امیدی تازه برای بیماران تومورهای مغزی؛ جهشی نوین در درمان الکتریکی با نانوذرات تزریقی
گروهی از پژوهشگران سوئدی با معرفی فناوری نوینی که از نانوذرات تزریقی برای انتقال درمان الکتریکی به درون تومورهای مغزی استفاده میکند، افق تازهای را در مسیر مقابله با یکی از مرگبارترین سرطانهای مغز گشودهاند.
جزئیات این دستاورد در نشریه «نیچر کامیونیکیشنز» منتشر شده و متخصصان دانشگاه لوند تأکید کردهاند که این رویکرد میتواند آینده درمان «گلیوبلاستوما» را متحول کند.
گلیوبلاستوما رایجترین و تهاجمیترین تومور مغزی در بزرگسالان بهشمار میرود و با وجود استفاده از جراحی، پرتودرمانی و شیمیدرمانی، میانگین بقای بیماران معمولاً از حدود ۱۵ ماه فراتر نمیرود. پیچیدگی ژنتیکی گسترده این تومور نیز سبب شده درمانهای هدفمند و دارویی طی دهههای گذشته نتوانند پیشرفت قابلتوجهی ایجاد کنند.
درمان الکتریکی که سالهاست بهعنوان یک شیوه نوظهور در نابودی سلولهای سرطانی بررسی میشود، بر ارسال پالسهای الکتریکی شدید و کوتاه استوار است؛ پالسهایی که منافذ پایداری در غشای سلولهای بدخیم ایجاد میکنند و در نهایت موجب مرگ آنها میشوند. اما اجرای این روش در مغز نیازمند کاشت الکترودهای فلزی سخت است؛ اقدامی که مستلزم جراحی پیچیده و پرخطر بوده و امکان استفاده از آن را برای بسیاری از بیماران محدود میکند.
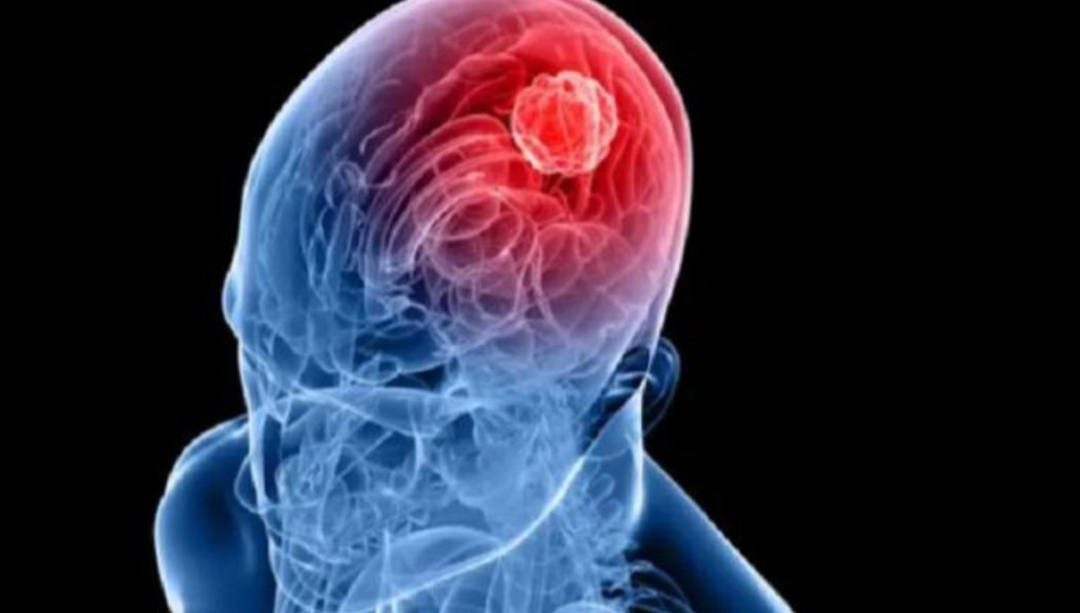
ایده اصلی این فناوری از سوی «یوهان بِنگسون» جراح مغز و اعصاب بیمارستان دانشگاهی سُکونه مطرح شد. او بهدنبال راهی بود که الکترودهای فلزی را با روشی کمتهاجمیتر جایگزین کند. این پرسش که «آیا میتوان الکترود را تزریق کرد؟» سرآغاز توسعه نانوذراتی شد که پس از تزریق، شبکهای رسانا را در بافت مغز تشکیل میدهند.
این نانوذرات که پیشتر توسط تیمی به سرپرستی «روجر اولسون»، «آمیت سینگ یاداف» و «مارتن هویت» برای ایجاد مواد هیدروژلی رسانا در کنترل تحریکات عصبی تولید شده بودند، اکنون نقش «الکترود تزریقی» را ایفا میکنند. ذرات با سوزنی بسیار ظریف به درون حفره باقیمانده پس از برداشت تومور تزریق میشوند و بدون نیاز به جراحی در محل پخش شده و بستری هادی برای ارسال پالسهای الکتریکی فراهم میکنند؛ پالسهایی که سلولهای سرطانی باقیمانده در حاشیه تومور را هدف قرار میدهند.
به گفته اولسون، این روش در مدلهای حیوانی نتایج چشمگیری داشته و در مدت تنها سه روز موجب ناپدیدشدن تومورها شده است. سیستم ایمنی نیز با شدت بیشتری فعال شده و به مقابله با سلولهای مقاوم پرداخته است.
نتایج نشان میدهد که این «الکترود قابلتزریق» از سوی مغز بهخوبی پذیرفته میشود و پس از حدود ١٢ هفته بهطور کامل تجزیه شده و از بین میرود. یاداف این فناوری را «ترکیبی از تخریب مستقیم و تحریک ایمنی» توصیف کرده و آن را گامی مهم در مسیر یافتن درمان مؤثرتر برای گلیوبلاستوما میداند.
با وجود امیدهای تازه، پژوهشگران هشدار میدهند که اجرای بالینی این فناوری نیازمند آزمایشهای گستردهتر، ارزیابی ایمنی در تومورهای بزرگتر و بررسی دقیق اثرات آن در بیماران انسانی است.